お問い合わせcontact
ご相談・ご質問などお気軽にお寄せください

- 公立大学法人福島県立医科大学 消化管外科学講座
〒960-1295 福島県福島市光が丘1
TEL 024-547-1111(代表)
MAIL gi-tsurg@fmu.ac.jp
胃癌は、ヘリコバクターピロリ菌や喫煙、塩分過多などを原因として、胃粘膜に癌細胞が発生し増殖する悪性腫瘍です。大きくなると胃の内外に育ち、胃の周りの臓器(膵臓や肝臓、大腸など)に浸潤したり、リンパ節や腹膜、肝臓、肺、骨などに転移(リンパ節転移、遠隔転移)したりします。
胃癌の罹患率は年々減少傾向にありますが、2021年の胃癌による死亡数は、男性で3番目、女性で5番目となっています。
胃癌は抗癌剤などの化学療法や放射線治療では治りにくい病気です。そのため、検診による早期発見が非常に重要となります。胃癌と診断され切除可能と判断された場合は、癌の広がっている範囲によって内視鏡的もしくは外科的な切除が行われます。
しかし、発見された時点で癌がおなかの中に広がっていたり(腹膜播種)、胃から離れた場所にあるリンパ節や肝臓・肺・骨・脳などの別の臓器に転移していたりする場合は、手術による根治的切除(癌細胞をすべて取り除くこと)が困難であるため、抗癌剤を中心とした化学療法が行われます。
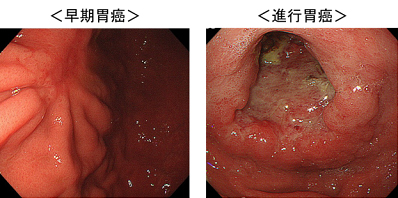
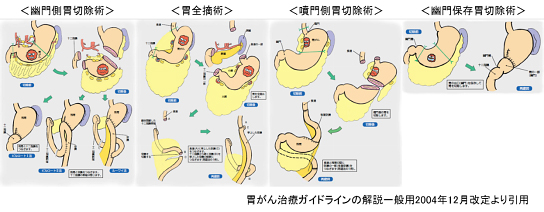
粘膜内癌と診断された早期胃癌に対しては、内視鏡的粘膜下層剥離術(以下ESD)で癌病巣の切除を行います。ESDは内視鏡的に胃の内腔から癌の部分のみを切除する方法であり、癌の取り残しやリンパ節転移の可能性が少しでも疑われる症例では外科的切除が勧められます。標準的な胃の外科的切除は、癌のできた場所によって幽門側胃切除術(胃の出口側2/3程度を切除する手術)、あるいは胃全摘術が選択され、胃の周りのリンパ節を一緒に摘出してきます。
早期胃癌は外科的切除によりほとんどの症例で根治が可能です。しかし外科的切除では胃の容積が減少するため、術後の食事量の低下や体重の減少、ダンピング症候群などの後遺症が問題となっています。そこで近年、早期胃癌に対する外科的切除においては、癌の根治性を損なうことなく可能な限り機能を温存するような縮小手術が行われるようになってきました。縮小手術は適応症例が限られますが、標準手術と呼ばれる幽門側胃切除術や胃全摘術よりも、少ない範囲の切除で癌の根治が望めます。
当院では、早期胃癌の中でも癌のできた場所によっては、幽門保存胃切除術(胃の中央を切除し、入り口も出口も残す手術)や噴門側胃切除術(胃の入り口を含む上部のみを切除する方法)での切除が可能であり、適応となる症例に積極的に行うようにしています。特に胃の噴門(入り口)に近接する癌では、施設ごとの治療方針によっては胃全摘術が選択されてしまうような場合でも、当院では噴門側胃切除術で半分程度の胃を残すことが可能です。さらに、切除後の再建に「上川法(観音開き)再建」と呼ばれる方法を行うことで、周術期合併症や術後後遺症を減らすことが可能です。上川法では、非常に複雑な手術手技で噴門を再形成することで、消化液の逆流による胸焼けや食道炎を予防することが可能となり、体重減少の軽減にも役立っています。
また、標準手術の幽門側胃切除術や胃全摘術においても、手術操作や再建方法を工夫することで周術期合併症の少ない治療に取り組んでいます。
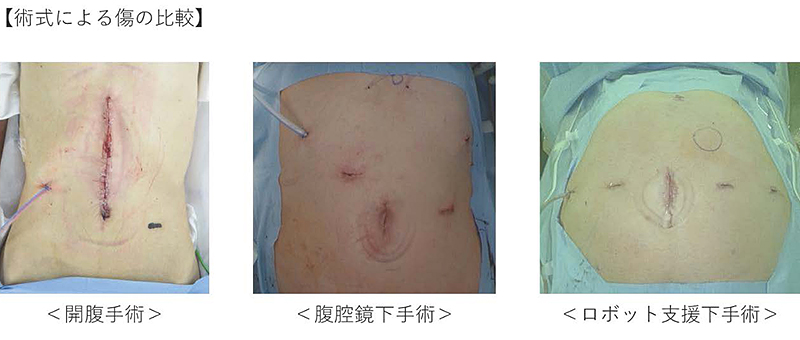
当院では2006年より早期胃癌に対して、2023年より進行胃癌に対して腹腔鏡下手術を積極的に導入しており、体への負担が少なく、早期退院が可能となっています。腹腔鏡下胃切除術はおなかの切開を最小限にして行う胃切除術です。開腹胃切除術では上腹部に約20cmの切開を行い、胃を摘出してきます。これに対して当院の腹腔鏡下胃切除術では臍に3cmの小切開をおいて、そのほか上腹部に5mm~1cmの傷を4か所おくだけで胃の摘出が可能となります。腹腔鏡下胃切除のメリットは、出血量が少なく、傷の痛みが軽度で、早い時期に歩行が可能です。また、傷が目立ちにくく、癒着性腸閉塞のリスクが少なくなります。ただ、手術時間が長く、腹腔鏡で完遂できない症例(出血多量、以前の手術によるおなかの中の癒着、肥満、手術中に進行癌と判明した場合)もあります。当院では内視鏡外科学会技術認定医(胃がん)を有し、胃癌に対する手術(幽門側胃切除術、胃全摘術、幽門保存胃切除術、噴門側胃切除術)をすべて腹腔鏡下に行える施設は、福島県内には少なく、重要な役目を担っています。
ロボット手術というと、外科医ではなくロボットが自ら手術を行うといったイメージがあるかもしれません。しかしながら、現在の手術ロボットとは「手術支援ロボット」であります。これを操作するのは医師であり、一般的な開腹および腹腔鏡手術に精通した「ロボット支援下手術のcertificate取得者」が執刀可能な手術です。ロボットが外科医の“手”となり、さらに精密な手術を行うためのツールです。
※ロボット支援手術の総論は「ロボット支援手術の積極的な推進」の項をご参照ください。
2018年4月にロボット支援下胃切除術、ロボット支援下噴門側胃切除術、ロボット支援下胃全摘術が保険収載となりました。当科でも同年よりロボット支援下手術を実施しており、最近では腹腔鏡下手術の半数以上をロボット支援下に行っています(2022年度実績)。
本邦で行われた先進医療Bによる臨床試験からは、通常の腹腔鏡下胃切除と比較してロボット支援下手術では合併症が減少する可能性が示されています。特に胃癌手術での合併症でも重篤となる可能性のある膵液瘻発生率を減少させる可能性があります。しかし、ロボット支援下胃切除術の手術時間は腹腔鏡下胃切除術と比べて長くなり(腹腔鏡下で4~6時間、ロボット支援下で5~7時間)、手術費用もわずかではありますが高くなります(胃全摘術、3割負担で約5万円)。ロボット支援下胃切除術は通常の腹腔鏡手術よりもさらに患者様の体の負担が少なくなる可能性が高いと考えております。ロボット支援下手術を希望される患者様は是非当科へご連絡ください。
腹膜播種(おなかの中に癌が広がっている状態)が疑われる症例に対する審査腹腔鏡や、幽門狭窄(胃の出口が癌で狭くなって通りにくくなっている状態)で経口摂取が困難な症例に対する腹腔鏡下バイパス手術を行っており、これらを開腹手術で行う場合よりも次の治療(抗癌剤による化学療法)に向けて体力を落とさないような工夫をしています。
当院で胃切除を受けられる方は、当院が独自に作成したクリニカルパス(下表参照)に従い経過します。手術翌日には水分摂取が可能であり、手術後3日目には食事が開始されます。しかし、高齢者や胃癌以外の多くの病気を持っている方は、水分や食事の開始時期が遅くなる場合があります。
胃癌の手術後の主な合併症は、縫合不全、腹腔内膿瘍、膵液瘻、創感染、腸閉塞などがあげられます。合併症が起こった場合には、それぞれの状況に応じた治療が必要で入院期間が長くなります。当院の胃切除術後は、順調に経過すれば術後1週間から10日での退院が可能ですが、食事や運動リハビリテーションなどで長期入院が必要な方には、患者様の自宅から近い関連病院に移っていただき療養していただくことも可能です。
手術で切除した胃(癌病巣)とリンパ節を顕微鏡で観察し、深達度(癌が胃の壁のどれくらいの深さまで入り込んでいるか)とリンパ節転移個数を判定することで、最終的な進行度(ステージともいう)を病理分類で決定します。進行度「ⅡA」以上(一部を除く)の方には再発を予防する目的で術後補助化学療法をお勧めしています。
切除可能な進行胃癌の症例に対しては術前・術後補助化学療法と手術を組み合わせた治療を積極的に行い、切除不可能な高度進行胃癌の症例に対しては外科的切除、化学療法、免疫療法、放射線療法などを組み合わせて行うことで、癌の根治や生存率の延長を目指した治療を行っています。
症例毎の治療方針については消化管外科、消化器内科、腫瘍内科、病理診断科、放射線科などの医師が参加する合同カンファランス(Cancer Board)を定期的に開催し、専門的な意見を集約することで決定されます。胃癌に対する標準的な治療方針は、「胃癌治療ガイドライン」と「福島県立医科大学胃癌治療プロトコール」に沿って決定されますが、治療困難な症例に関しては様々な研究結果から導き出せるエビデンスに基づき、症例毎に最良の結果が得られるよう個別化治療も行っています。
当院では胃癌に関する臨床試験や医師主導治験への登録を積極的に行っています。以下に試験の概要を記載しますが、詳細や登録については当講座までお問い合わせください。
「JCOG1507:病理学的Stage II/IIIで“vulnerable”な80歳以上の高齢者胃癌に対する開始量を減量したS-1術後補助化学療法に関するランダム化比較第III相試験」
「JCOG1509:局所進行胃癌における術後補助化学療法に対する周術期化学療法の優越性を検証することを目的としたランダム化比較第III相試」
「JCOG1711:漿膜下浸潤及び漿膜浸潤を伴う進行胃癌を対象とした大網切除に対する大網温存の非劣性を検証するランダム化比較第III相試」
「JCOG1907:cT1-4aN0-3胃癌におけるロボット支援下胃切除術の腹腔鏡下胃切除術に対する優越性を検証するランダム化比較試験」
ご相談・ご質問などお気軽にお寄せください
